Unterschied Morbus Crohn Und Colitis Ulcerosa
Morbus Crohn und Colitis Ulcerosa sind beides chronisch-entzündliche Darmerkrankungen (CED), die oft verwechselt werden. Obwohl sie ähnliche Symptome verursachen können, handelt es sich um unterschiedliche Erkrankungen mit eigenen charakteristischen Merkmalen. Eine genaue Diagnose ist entscheidend für die Wahl der richtigen Behandlung und die Verbesserung der Lebensqualität der Betroffenen.
Hauptunterschiede und Gemeinsamkeiten
Die Unterscheidung zwischen Morbus Crohn und Colitis Ulcerosa kann aufgrund überlappender Symptome eine Herausforderung darstellen. Beide Erkrankungen führen zu Entzündungen im Verdauungstrakt, aber die Art, das Ausmaß und der Ort der Entzündung sind unterschiedlich. Auch die Komplikationen und der Verlauf der Erkrankungen können variieren.
Ort und Art der Entzündung
Der Hauptunterschied liegt in der Lokalisation und Art der Entzündung:
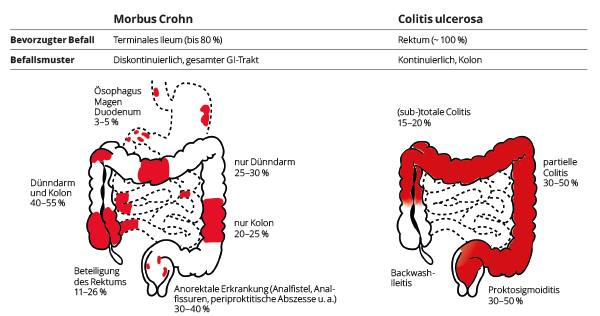
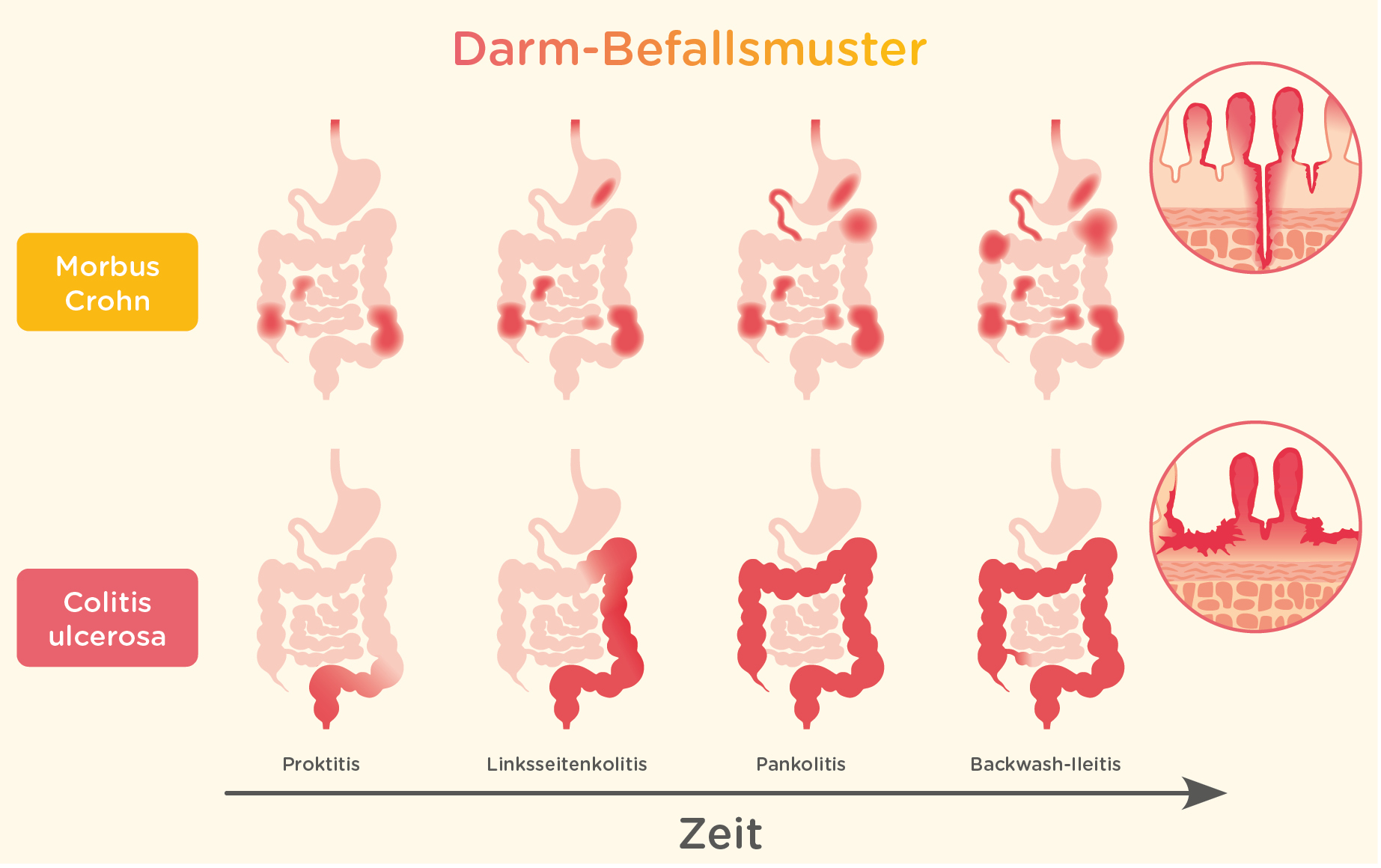
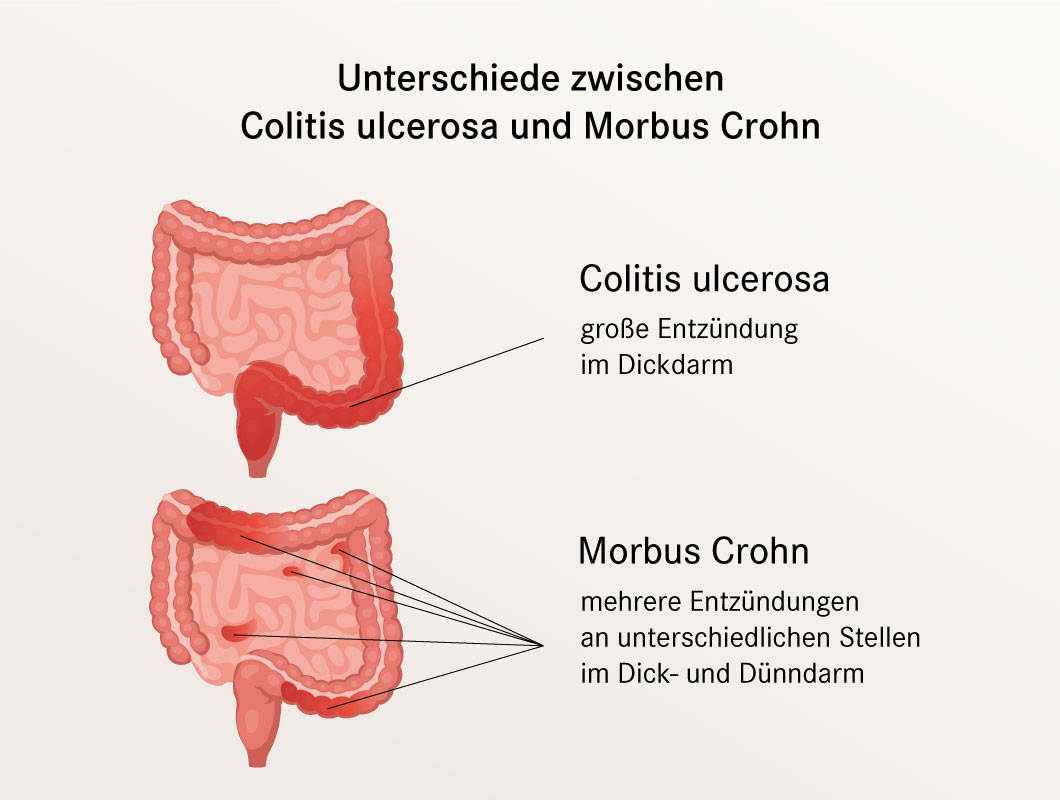
- Colitis Ulcerosa: Beschränkt sich auf den Dickdarm (Colon) und das Rektum. Die Entzündung betrifft die oberste Schicht der Darmschleimhaut (Mukosa) und breitet sich kontinuierlich vom Rektum aus nach oben aus. Es kommt zu oberflächlichen Geschwüren.
- Morbus Crohn: Kann den gesamten Verdauungstrakt von der Mundhöhle bis zum After befallen. Die Entzündung ist transmural, das heißt sie betrifft alle Schichten der Darmwand. Sie kann segmental auftreten, also in Abschnitten, mit gesunden Darmabschnitten dazwischen ("Skip lesions"). Tiefe Geschwüre und Fistelbildungen sind typisch.
Diese unterschiedlichen Entzündungsmuster sind entscheidend für die Diagnose.
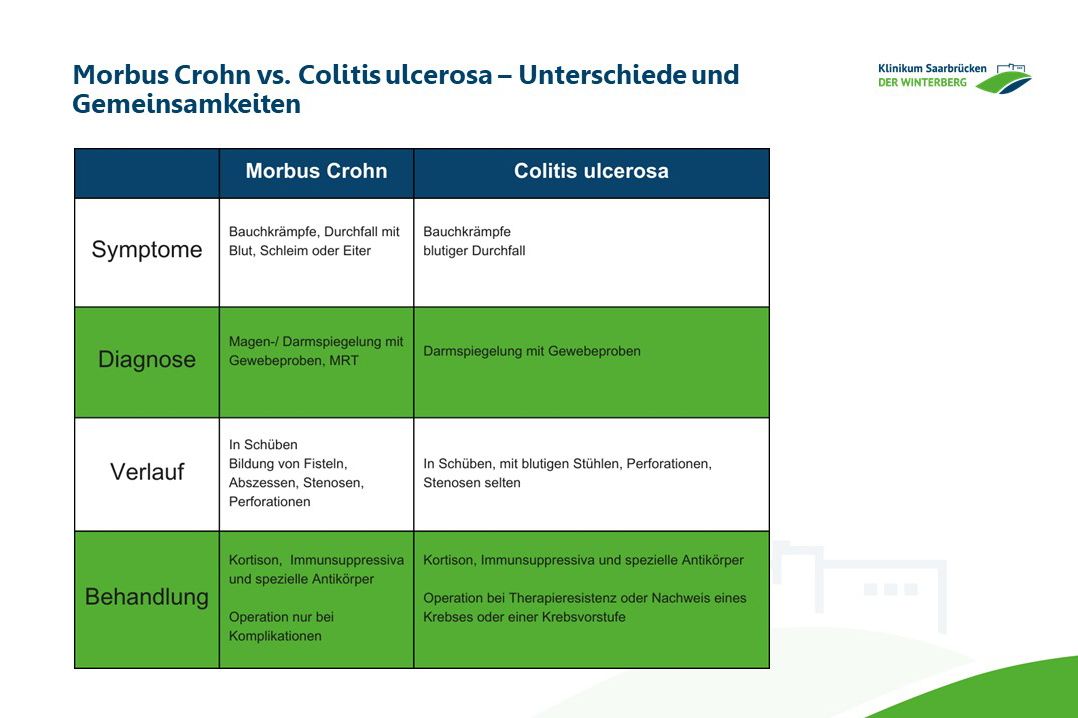
Symptome
Obwohl sich die Symptome ähneln können, gibt es auch hier Unterschiede:
- Colitis Ulcerosa: Häufige, blutige Durchfälle, krampfartige Bauchschmerzen (besonders vor dem Stuhlgang), Stuhldrang (Tenesmus) und Gewichtsverlust.
- Morbus Crohn: Bauchschmerzen (oft rechtsseitig), Durchfälle (nicht immer blutig), Gewichtsverlust, Müdigkeit, Fieber, und Appetitlosigkeit. Es können auch extraintestinale Manifestationen auftreten, d.h. Symptome außerhalb des Darms, wie z.B. Gelenkbeschwerden, Hautveränderungen oder Augenentzündungen.
Die Art und Intensität der Symptome variieren von Patient zu Patient.
Komplikationen
Beide Erkrankungen können zu schwerwiegenden Komplikationen führen:
- Colitis Ulcerosa: Toxisches Megakolon (lebensbedrohliche Erweiterung des Dickdarms), starke Blutungen, Darmperforation (Durchbruch der Darmwand), erhöhtes Risiko für Darmkrebs.
- Morbus Crohn: Darmverengungen (Stenosen), Fisteln (Verbindungen zwischen Darm und anderen Organen oder der Haut), Abszesse (Eiteransammlungen), Mangelernährung.
Frühe Diagnose und adäquate Behandlung können das Risiko für Komplikationen deutlich reduzieren.
Diagnostik
Die Diagnose von Morbus Crohn und Colitis Ulcerosa basiert auf einer Kombination aus:
- Anamnese und körperliche Untersuchung: Erhebung der Krankengeschichte und Untersuchung des Patienten.
- Laboruntersuchungen: Bluttests (Entzündungswerte, Blutbild, Eisenstatus) und Stuhltests (Entzündungsmarker, Erreger).
- Endoskopie: Koloskopie (Darmspiegelung) mit Biopsien (Gewebeproben). Bei Morbus Crohn kann auch eine Ösophagogastroduodenoskopie (Magenspiegelung) notwendig sein.
- Bildgebung: Ultraschall, Computertomographie (CT) oder Magnetresonanztomographie (MRT) zur Beurteilung des Darms und zur Suche nach Komplikationen.
Die Biopsien sind besonders wichtig, um die Art der Entzündung und die Ausdehnung der Erkrankung zu beurteilen.
Therapie
Die Therapieziele bei Morbus Crohn und Colitis Ulcerosa sind ähnlich: Entzündungskontrolle, Symptomlinderung, Erhaltung der Lebensqualität und Vermeidung von Komplikationen. Die Behandlung umfasst:
- Medikamentöse Therapie: Aminosalizylate (z.B. Mesalazin), Kortikosteroide (z.B. Prednisolon), Immunsuppressiva (z.B. Azathioprin, Methotrexat) und Biologika (z.B. TNF-Alpha-Inhibitoren, Integrin-Antagonisten, Interleukin-Inhibitoren).
- Ernährungstherapie: Anpassung der Ernährung zur Linderung der Symptome und zur Vermeidung von Mangelernährung. In manchen Fällen ist eine enterale (über Sonde) oder parenterale (über Vene) Ernährung notwendig.
- Chirurgische Therapie: Bei Komplikationen wie Stenosen, Fisteln, Abszessen oder bei Versagen der medikamentösen Therapie kann eine Operation erforderlich sein. Bei Colitis Ulcerosa kann eine Proktokolektomie (Entfernung des Dickdarms und Rektums) eine kurative Option sein.
Die Wahl der Therapie hängt von der Schwere der Erkrankung, dem Befallsmuster und dem Ansprechen auf frühere Behandlungen ab.
Real-World Beispiele und Daten
Statistiken zeigen, dass die Prävalenz von CED in den Industrieländern steigt. In Deutschland leiden schätzungsweise über 400.000 Menschen an Morbus Crohn oder Colitis Ulcerosa. Eine Studie des Robert Koch-Instituts (RKI) zeigt einen Anstieg der Neuerkrankungen in den letzten Jahrzehnten.
Ein Beispiel: Eine 35-jährige Frau leidet seit mehreren Jahren unter blutigen Durchfällen und krampfartigen Bauchschmerzen. Nach einer Koloskopie mit Biopsien wird die Diagnose Colitis Ulcerosa gestellt. Sie wird mit Mesalazin und Kortikosteroiden behandelt. Nach einigen Wochen bessern sich die Symptome deutlich. Sie muss jedoch dauerhaft Medikamente einnehmen, um die Erkrankung unter Kontrolle zu halten.
Ein anderes Beispiel: Ein 28-jähriger Mann klagt über chronische Bauchschmerzen, Gewichtsverlust und Müdigkeit. Eine Darmspiegelung zeigt Entzündungen im Ileum (Ende des Dünndarms) und im Dickdarm. Die Diagnose lautet Morbus Crohn. Er wird mit einem TNF-Alpha-Inhibitor behandelt. Die Symptome bessern sich, aber er entwickelt im Laufe der Zeit eine Fistel, die operativ behandelt werden muss.
Diese Beispiele verdeutlichen, dass der Verlauf und die Behandlung von Morbus Crohn und Colitis Ulcerosa sehr unterschiedlich sein können.
Zusammenfassung und Ausblick
Morbus Crohn und Colitis Ulcerosa sind chronisch-entzündliche Darmerkrankungen, die trotz ähnlicher Symptome unterschiedliche Merkmale aufweisen. Eine genaue Diagnose ist entscheidend für die Wahl der richtigen Therapie und die Verbesserung der Lebensqualität der Betroffenen. Die Behandlung zielt auf die Entzündungskontrolle, Symptomlinderung und Vermeidung von Komplikationen ab.
Die Forschung im Bereich der CED schreitet stetig voran. Es werden ständig neue Medikamente und Therapieansätze entwickelt, die die Behandlungsmöglichkeiten verbessern und die Prognose der Patienten verbessern können.
Wenn Sie unter anhaltenden Bauchbeschwerden, Durchfällen oder anderen Verdauungsbeschwerden leiden, sollten Sie unbedingt einen Arzt aufsuchen, um die Ursache abklären zu lassen. Eine frühe Diagnose und Behandlung können helfen, Komplikationen zu vermeiden und die Lebensqualität zu verbessern.
Wichtig: Die Informationen in diesem Artikel dienen nur zu Informationszwecken und ersetzen nicht die Beratung durch einen Arzt oder Apotheker. Sprechen Sie immer mit Ihrem Arzt über Ihre Symptome und Behandlungsmöglichkeiten.